La Agencia Española de Medicamentos y Productos Sanitarios (Aemps) advirtió de un riesgo adverso poco comentado pero frecuente luego de la vacunación contra la COVID-19.
En su reciente «Informe de Farmacovigilancia sobre Vacunas Covid-19″, publicado el 23 de febrero de 2022, Aemps informó sobre la aparición de la linfadenopatía o adenopatía como efecto adverso, especialmente luego de la aplicación de la tercera dosis de la vacuna.
El informe se refiere a las vacunas de ARNm Comirnaty, del laboratorio BioNTech/Pfizer, y Spikevax de Moderna.
“Se ha observado una mayor proporción de linfadenopatías tras la administración de las terceras dosis, lo cual está en consonancia con lo observado en los ensayos clínicos, en los que la incidencia de linfadenopatías fue mayor en los participantes que recibieron una dosis de refuerzo (tercera dosis) que en los que recibieron 2 dosis (5.2% frente a 0.4% respectivamente), tal y como se indica en la ficha técnica de Comirnaty”.
La vacuna Comirnaty, de Pfizer tiene este efecto secundario como el más notificado tras la aplicación de la tercera dosis, con 62 advertencias.
Success
You are now signed up for our newsletter
Success
Check your email to complete sign up
La linfadenopatía se refiere a los ganglios linfáticos de tamaño anormal (por ejemplo, mayores de 1 cm).
En total se han notificado 2.279 casos de adenopatía.
También está entre los efectos adversos más notificados en niños.
Con la vacuna de Moderna también se presentan dichas consecuencias, y se han advertido 682 notificaciones.
Las siguientes tablas muestran los diez acontecimientos adversos más notificados, así como su porcentaje con respecto al número total de notificaciones registradas (una notificación puede contener más de un acontecimiento adverso).
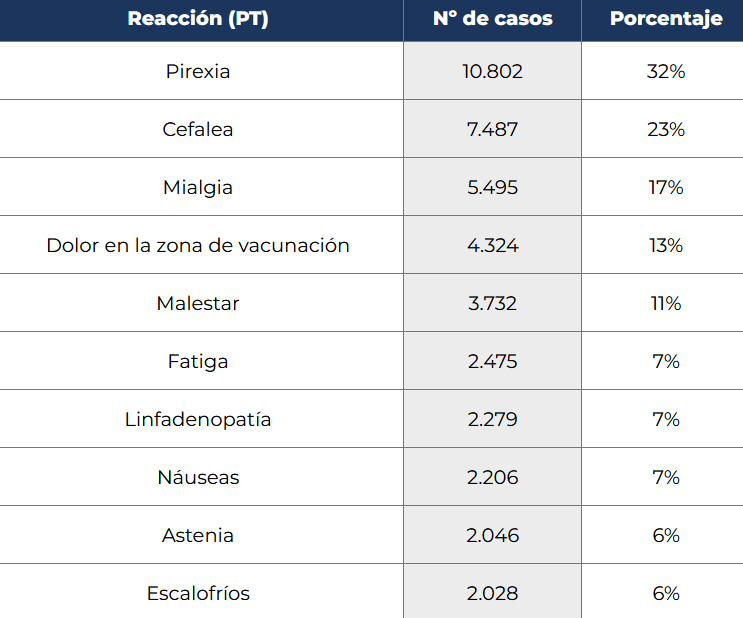
Del total de las 33.253 notificaciones registradas de acontecimientos temporalmente asociados a la administración de Comirnaty, se han podido identificar 282 notificaciones en personas que recibieron una tercera dosis con esta vacuna.
A continuación, se muestran los diez más notificados, así como su porcentaje con respecto al número total de notificaciones identificadas para la tercera dosis (una notificación puede contener más de un acontecimiento adverso).
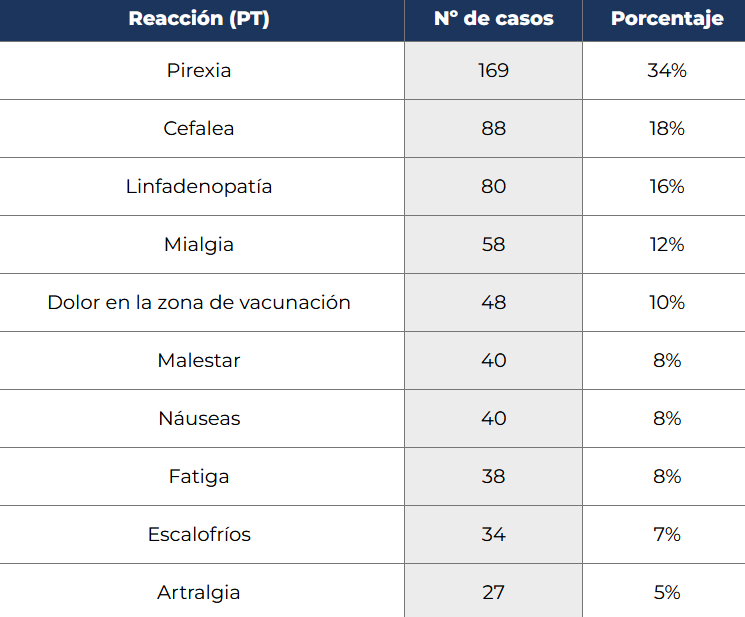
Del total de las 11.779 notificaciones registradas de acontecimientos temporalmente asociados a la administración de Spikevax, se han podido identificar 502 notificaciones en personas que recibieron una tercera dosis con esta vacuna.
A continuación se muestran los diez más notificados, así como su porcentaje con respecto al número total de notificaciones identificadas para la tercera dosis (una notificación puede contener más de un acontecimiento adverso).
Los ganglios son unas zonas de nuestro cuerpo en las que se almacena un tipo de glóbulo blanco denominado linfocito, encargado de defendernos frente a diversas enfermedades, fundamentalmente enfermedades infecciosas y tumorales.
Los ganglios suelen localizarse en grupos o regiones, siendo las regiones más habituales las ingles, las axilas, el cuello y debajo de la mandíbula.
La linfadenopatía se refiere a los ganglios linfáticos de tamaño anormal (por ejemplo, mayores de 1 cm).
Aunque esta afección puede ser preocupante, suele atribuirse a una causa benigna. También puede ser temporal.
En la ficha técnica de Spikeva se recoge que la linfadenopatía es un efecto adverso “muy frecuente”, registrado como linfadenopatía axilar en el mismo lado del lugar de la inyección, y que en algunos casos se vieron afectados otros ganglios linfáticos (p. ej., cervicales, supraclaviculares).
En la ficha técnica de Comirnaty, se menciona que se observó una frecuencia más alta de linfadenopatía (2,8 % frente a 0,4 %) en los participantes que recibieron una dosis de refuerzo que en los que recibieron 2 dosis. Se recoge este efecto como “poco frecuente”.
Mucho antes de este reporte de la agencia española, en marzo de 2021, Eurosurveillance también reportó casos de linfadenopatía por efecto de la vacunación contra la COVID-19.
El portal Eurosurveillance de la comunidad europea es una publicación semanal, electrónica y revisada por pares, sobre vigilancia, prevención y control de las enfermedades transmisibles.
Eurosurveillance presentó 20 casos de remitidos a su Centro Colaborador de la OMS para la Seguridad de las Vacunas, que informan de la aparición aguda de una única linfadenopatía supraclavicular que coincide con la administración intramuscular ipsilateral de una dosis de una vacuna de ARNm.
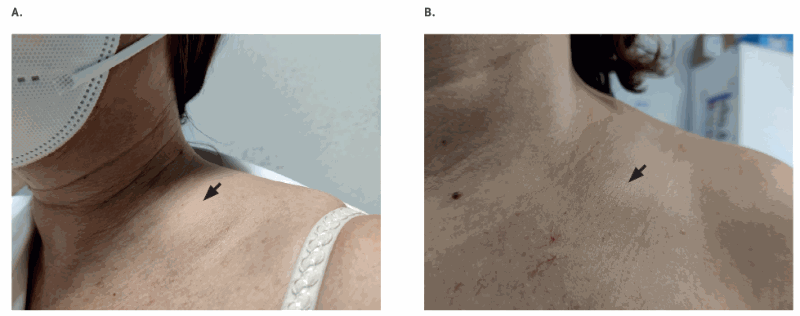
Todas las pacientes eran trabajadoras sanitarias y habían recibido, entre el 15 de enero y el 22 de febrero de 2021, una vacuna basada en ARNm contra COVID-19 (Comirnaty, Pfizer-BioNTech (Puurs, Bélgica) en 19 casos, o ARNm-1273, Moderna (Madrid, España) en un caso), con diferentes días de administración y números de lote de vacuna.
Los 20 casos eran mujeres, con edades comprendidas entre los 25 y los 60 años (mediana: 44)
Ninguno tenía antecedentes de reacciones adversas graves o inusuales tras la vacunación.
En cinco pacientes se realizó una punción aspiración con aguja fina cuyos resultados mostraron signos inflamatorios reactivos, con infiltrado linfocítico y centros germinales activos.
En una paciente se realizó también una mamografía, sin hallazgo patológico.
Todas las adenopatías tenían síntomas inflamatorios (dolor, hinchazón), eran redondeadas y móviles, y todas menos una aparecieron en las primeras 24 h a 9 días después de la administración de la vacuna.
La paciente restante detectó la adenopatía 24 días después de la vacunación, motivada por el contacto con otro caso afectado, pero reconoció retrospectivamente síntomas locales menores en los días anteriores.
Hasta el momento de este reporte, se había notificado que la hinchazón o sensibilidad axilar debida a una linfadenopatía ipsilateral en el brazo de vacunación es una reacción adversa poco frecuente tras la vacuna Pfizer-BioNTech (que afecta hasta a una de cada 100 personas), y muy común tras la vacuna Moderna (hasta una de cada 10 personas). Sin embargo, la linfadenopatía supraclavicular no se había descrito previamente como relacionada con ninguna de estas vacunas.
Se ha informado de que este fenómeno aparece en las dos primeras semanas tras la vacunación y está relacionado con la activación local de la respuesta inmunitaria.
De acuerdo con esta fuente, se trata de una afección benigna y autolimitada relacionada con la técnica del lugar de inyección.
Revisión de las pruebas en pacientes con cáncer
En una revisión de las pruebas en pacientes con cáncer se reveló que la linfadenopatía tras la vacunación con ARNm de Pfizer y Moderna contra COVID-19, es más frecuente de lo que se pensaba, aunque el mecanismo exacto de cómo las vacunas COVID-19 pueden causar linfadenopatía aún no está claro.
“Nuestros resultados indican que puede producirse linfadenopatía tras la vacunación con COVID-19. Un total de 6022 individuos desarrollaron linfadenopatía después de la vacunación contra la COVID-19, según lo informado por diferentes tipos de estudios”, puede leerse en Journal of Medical Virology.
Aunque algunos de los estudios informaron de tasas más altas de linfadenopatía en los grupos vacunados contra la COVID-19 en comparación con los grupos de control, sólo Cohen et al.,53 establecieron una asociación significativa entre la vacunación de Pfizer y la linfadenopatía (45,6%) en comparación con el grupo no vacunado (7,6%) (valor p <0,01).
Además, la tasa de linfadenopatía fue significativamente mayor después de la segunda dosis en comparación con la primera. Sin embargo, esta cohorte no es representativa de toda la población, ya que sólo se incluyeron pacientes con enfermedades malignas que pueden ser más susceptibles.